Krankheit Lepra

Lepra ist eine der ältesten bekannten Erkankungen. Schon frühe Schriften wie zum Beispiel wie das Papyrus Hearst aus Ägypten (ca. 1500 v.Chr.) berichten über die dort als Asiaten-Krankheit beschriebene Lepra. Auch in den Schriften des alten Testaments finden sich Texte zum „Aussatz“, der dort aber wohl eher als Sammelbegriff für verschiedene Erkrankungen verwendet wurde. Gibt es in Deutschland entstandene Lepra-Erkrankungen schon seit Jahrzehnten nicht mehr (zuletzt 2010 zwei importierte Fälle), so erkranken doch weltweit jährlich ca. 250 000 Menschen neu an Lepra. Die größte Anzahl an Neuerkrankungen wird in Indien mit ca. 100 000, gefolgt von Brasilien mit ca. 40 000 Fällen registriert. In Europa tritt eine nennenswerte Zahl von Erkrankungen vor allem in Staaten der ehemaligen Sowjetunion auf. Die Zahl der Menschen, die bleibende Schäden und Behinderungen erlitten haben, liegt weltweit bei ca. 4 Millionen. Lepra ist eine chronische Infektionserkrankung.

Erreger ist das 1873 vom norwegischen Amtsarzt Gerhard Henrik Hansen identifizierte Mykobakterium leprae, weshalb die Erkrankung auch Morbus Hansen genannt wird. Das Bakterium vermehrt sich praktisch nur im menschlichen Körper und das durch eine sehr lange Generationszeit nur sehr langsam. Eine Züchtung auf Nährböden ist bis heute nicht möglich; ein Impfstoff gegen Lepra existiert nicht. Der Übertragungsweg des Bakteriums ist bis heute nicht genau gesichert, es wird aber mit großer Wahrscheinlichkeit eine sog. Tröpfcheninfektion über die Schleimhaut des Nasenrachenraums angenommen. Voraussetzung für eine Infektion ist ein langandauernder und enger Kontakt zu einem unbehandelten Erkrankten, der viele Bakterien in sich trägt.
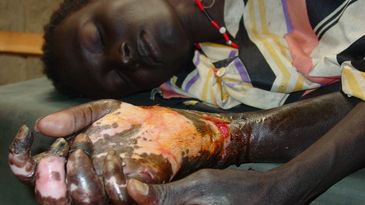
Bis zur 95% der Weltbevölkerung können durch den Lepra-Erreger aufgrund ihres angeborenen starken Immunsystems nicht infiziert werden. Die Inkubationszeit, also der Zeitraum von der Infektion bis zum Auftreten erster Krankheitszeichen, ist bei der Lepra ungewöhnlich lange und beträgt zwischen 6 Monaten und vielen (bis zu 40) Jahren, im Schnitt 4 Jahre. Ein Ausbruch der Erkrankung wird vor allem durch folgende Faktoren des Betroffenen begünstigt: Mangelernährung, unzureichende Hygiene, beengte Wohnverhältnisse und eine unzureichende genetisch und durch Umweltfaktoren beeinflusste Immunkompetenz. Eine unbemerkte Infektion kann über Jahre symptomfrei bleiben und sogar auch ohne weitere Therapie spontan ausheilen. Kommt es zu einer Ausbreitung des Erregers, so befällt er vor allem die Haut mit dem Bild typischer fleckförmiger Veränderungen und Knoten und die weniger durchbluteten und damit kühleren Körperregionen wie Hände, Füße, Ohren und Nase. In diesen kühleren Arealen kann sich das Mykobakterium leprae besonders gut verbreiten.
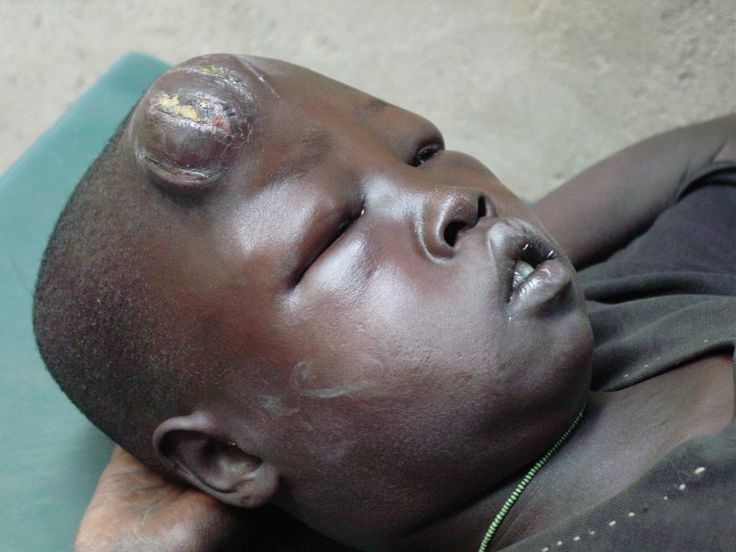
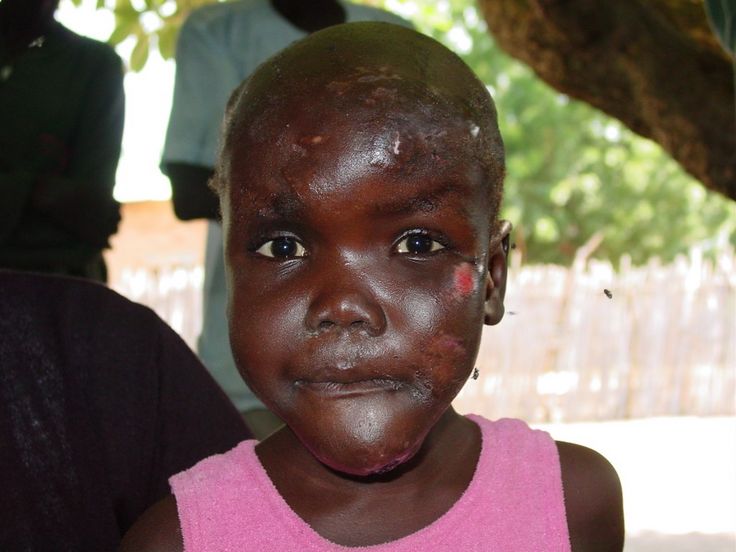
Weiterer wichtiger Infektionsort sind die peripheren Nerven mit Schädigung von Berührungs-, Schmerz-, Temperatur- und Vibrationsempfinden; es kommt bei der Nerveninfektion auch zu einer bei der Untersuchung gut tastbaren knotenförmigen Schwellung der Nerven. Der Verlust von Schmerzempfinden und Sensibilität in Finger und Füßen führt zu unbemerkten oft erst nur kleinen Verletzungen, später kommt es zu Infektionen mit Wundkeimen. Durch eine anhaltende Infektion werden auch die Knochen befallen, was bis zum Absterben und dem Verlust von Gliedmaßen führt. Lepra ist auch eine der wichtigsten Ursachen für schwere Sehstörungen bis hin zur Erblindung, ausgelöst durch einen Befall des Auges durch den Lepra-Erreger.
Zu einer typischen sichtbaren und stark stigmatisierenden Form der Lepra führt die infektionsbedingte Zerstörung des Nasenskeletts mit Ausbildung einer sogenannten Sattelnase bis hin zum völligen Verlust der Nase. Eine Ausbreitung im Kopfbereich kann zu einem Bild führen, das an den Kopf eines Löwen erinnert. Die Lepra-Erkrankung wird in zwei wesentliche Gruppen eingeteilt, eine bakterienarme und eine mit hoher Zahl von Bakterien im Organismus. Die Diagnose wird meist gestellt durch die typischen Krankheitszeichen wie Hautflecken oder –knoten, tastbare Verdickungen der Nerven verbunden mit Sensibilitätsverlust und Muskelschwäche; auch kann das Mykobakterium leprae durch verschiedene Testverfahren, wie zum Beispiel die Immunreaktion auf den Erreger in einem Hauttest oder auch durch Nachweis im Nasensekret nachgewiesen werden. Bei der mikroskopischen Untersuchung von Gewebeproben können typische Veränderungen gesehen werden. Seit 1982 gilt die Lepra gemäß einer Bekanntgabe durch die WHO als heilbar! Die Therapie heutzutage besteht in erster Linie aus einer standardisierten kombinierten Gabe verschiedener Antibiotika, der sogenannten multi-drug-therapy (MDT).
Je nach Erkrankungsart muß die Therapie für ein halbes bis einem Jahr durchgeführt werden. Häufig wird im weiteren Verlauf auch Kortison eingesetzt. Erstaunlicherweise entwickelte sich bis heute keine Resistenz des Erregers gegen die eingesetzten Antibiotika. Die Weltgesundheitsorganisation WHO steuert die kostenlose Verteilung der Medikamente weltweit; zur Verfügung gestellt werden die Präparate gratis von Pharmafirmen Novartis, Sandoz und der Stiftung für nachhaltige Entwicklung (Novartis). So konnten in den letzten 20 Jahren ca. 14 Millionen Leprakranke geheilt werden.
Weitere wichtige Bestandteile der Therapie sind komplexe Behandlungskonzepte unter Beteiligung von plastischer Chirurgie (Beseitigung stigmatisierender Verstümmelungen), Physiotherapie und Rehabilitation sowie Wiedereingliederungsmaßnahmen in das normale gesellschaftliche Leben. Weiterhin sind Maßnahmen zur Infektionsprophylaxe grundlegend in den Bemühungen zur Bekämpfung und Ausrottung der Lepra. Besonders dem Punkt der Integration und Resozialisierung widmet sich die Arbeit des St. Lazarus-Fonds durch Verbesserung der Lebensumstände der Erkrankten und ihrer Familien.
Th. Gille, Facharzt für Innere Medizin, Königstein/Ts.
Soziale Folgen
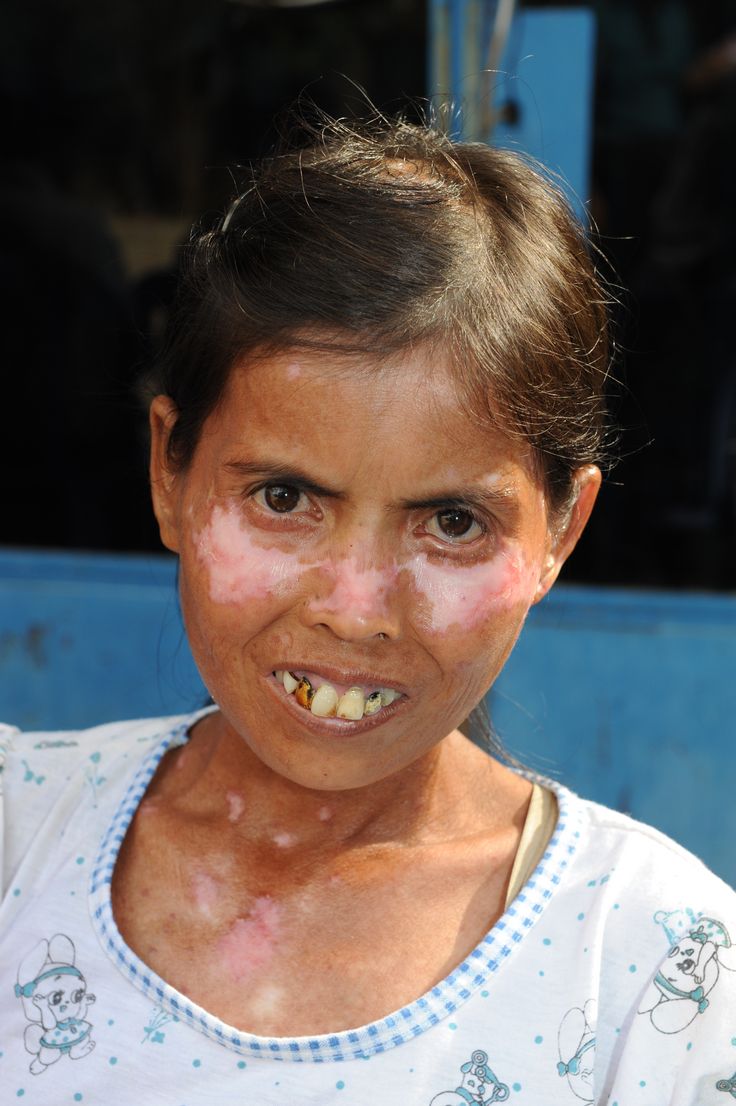
Noung war 42 Jahre alt, als sie die knotigen, roten Hautveränderungen bemerkte.
Die Mutter von vier Kindern ignorierte diese ersten Anzeichen. Als die Lepra oder Hansensche Krankheit, wie sie heute genannt wird, bei ihr diagnostiziert wurde, war Noungs bisheriges Leben mit einem Schlag zu Ende. Noung fiel aus ihrer Welt. Ihr Mann verstieß sie. Beinahe über Nacht musste sie ihre Familie, ihr Dorf, alles, was ihr Leben bis dahin ausgemacht hatte, verlassen.
Allein, von ihren Mitmenschen gemieden, erlebte sie, was es heißt, eine Ausgestoßene zu sein – mit einem Leiden zu leben, das nicht nur den Körper, sondern jede menschliche Beziehung zerstört.
Im Phan Thiet Village, einer gemeinnützigen Leprastation in Vietnam, hat Noung ein neues Leben gefunden. Wenn sie morgens aus dem Haus geht, weiß sie, dass sie arbeiten kann, dass sie andere Menschen treffen wird. Sie wird medizinisch betreut, sie hat genug zu essen, ein Dach über dem Kopf. Sie erfährt Bestätigung und Respekt. Und sie hat neue Freunde gefunden. Nur ihre Kinder hat sie niemals wiedergesehen.
Geschichte
Die Lepra ist eine der ältesten Krankheiten. Sie existiert seit Beginn der Menschheit über Jahrtausende bis in unsere Gegenwart. Die ältesten Dokumente geben Nachweis vom Vorkommen der Lepra in Indien, China, Äthiopien und Ägypten. Die berühmteste frühhistorische Quelle über die Krankheit ist das Buch Levitikus im Alten Testament. Im Kapitel 13,1-46, taucht der Begriff Tsaraath auf, der mit Aussatz übersetzt wurde. Für ihn gilt jedoch nicht die heutige Begriffsdefinition der Lepra; er ist vielmehr als Sammelbegriff für verschiedene Hautveränderungen zu verstehen. Das Alte Testament prägte die Haltung der Gesunden gegenüber den Leprakranken mit ihrem Ausschluss aus der Gesellschaft.
Im 3. Buch Mose 13,45-46, finden wir die Anweisungen: “Wer nun aussätzig ist, soll zerrissene Kleider tragen und das Haar lose und den Bart verhüllt und soll rufen: Unrein! Unrein! Und solange der Aussatz an ihm ist, soll er unrein sein, allein wohnen und seine Wohnung außerhalb des Lagers sein.”
In der griechisch-römischen Antike war den Ärzten das Erscheinungsbild des Aussatzes gut bekannt, auch im byzantinischen und arabischen Kulturkreis, wie auch in West-Europa. Die Benennung der Krankheit war zu dieser Zeit vielfältig. Zwei der bekanntesten Bezeichnungen stammen aus der Antike: Elephanthiasis und Lepra. Die Benennung Elephanthiasis in den antiken medizinischen Schriften erfolgte symptombezogen, einmal wegen der ledernen Verdickung der Haut bei den Leprösen, zum anderen wegen des mit der Krankheit verbundenen außergewöhnlich schweren Leidens. Das Wort “Lepra” findet man in den gesammelten medizinischen Schriften der griechischen Klassik, dem Corpus Hippocraticum, als Bezeichnung für eine schuppende Krankheit.
Seit dem Mittelalter wird dieser Ausdruck als ausschlaggebende Bezeichnung bis in die Gegenwart verwandt. Schon in der Antike gab es die ersten Bemühungen der Ärzte, das Bild der Lepra nach ihren konkreten Erscheinungsformen aufzuteilen. So sind aus dieser Zeit die vier Formen bekannt: Elephantica, Leonina, Tyria und Alopecia. Die Leprakranken selber wurden in der Antike von den gesunden Menschen vollkommen isoliert. Sie wurden weder behandelt noch verpflegt. Aus Angst vor Ansteckung vermied man jeden Kontakt mit ihnen.
Erst mit der Verbreitung des Christentums änderte sich durch das Gebot der Nächstenliebe die Einstellung der Gesunden zu den Leprösen. Mehr und mehr wurde von Christen der Einsatz für die Aussätzigen sogar als ein Dienst am leidenden Christus verstanden, z.B. bei der hl. Elisabeth von Thüringen (1207-1231), die den Aussätzigen die Wunden wusch, und bei dem hl. Franz von Assisi (1181-1231), der die Kranken mit Liebe und Achtung pflegte.
Die meisten Menschen fürchteten nach wie vor einen Kontakt mit den Leprakranken so sehr, dass man ab dem 12. Jahrhundert die bisher auf freiem Felde außerhalb der Stadtmauern als s.g. Feldsieche lebenden, zwangsweise isolierte. Dennoch stieg die Zahl der Leprösen im frühen Mittelalter bedrohlich an. Um einer weiteren Verbreitung der Seuche wirksam zu begegnen, beschloss das III. Laterankonzil von 1179, den Umgang der Leprakranken mit den Gesunden strikt zu verbieten. “Leprosi cum sanis habitare non possunt.” So wurden die Leprösen stigmatisiert. Sie mussten eine Art kuttenähnliches Gewand, die sogenannte Leprosentracht tragen und sich bei der Annäherung an die Welt der Gesunden mit akustischen Warninstrumenten bemerkbar machen. Dies geschah mit Siechenschellen, später mit einem Leprosenhorn oder der Lepraklapper. Um eine direkte Berührung mit den Gesunden zu vermeiden, mussten sie Handschuhe tragen. Darüber hinaus führten sie einen Stock mit sich, um beim Erwerb von Gegenständen oder Gütern auf diese zeigen zu können.
Im 12. Jahrhundert gab es in Europa rund 19.000 Leprosenhäuser. Die Einweisung in diese Häuser geschah unter Anwendung von Zwangsmaßnahmen. In Zweifelsfällen mussten sich die Lepraverdächtigen einem Prüfungsverfahren unterziehen, dem sogenannten Examen leprosorum, der Lepraschau.
Eingewiesen ins Leprosorium mussten die Betroffenen die Gelübde der Enthaltsamkeit und des Gehorsams ablegen. Die Betreuung der Aussätzigen in den Leprosenhäusern übernahmen Geistliche. Finanziell getragen wurden die Leprosenhäuser mit Hilfe von Stiftungen und durch Almosen. Im Spätmittelalter setzte ein Rückgang der Lepra ein. Entscheidend hierfür waren folgende Faktoren: Die strenge Isolation der Kranken, wodurch die Infektionskette unterbrochen wurde. Die verheerenden Pestepidemien zwischen 1350 und 1450, die insbesondere die Schwächsten wegrafften. Deutlich verbesserte hygienische Bedingungen und eine verbesserte Ernährung, bei der die Einführung der Kartoffel in Europa ein bedeutende Rolle als Grundnahrungsmittel spielte.
Ein herausragendes Ereignis in der Geschichte der Lepra fand im Jahre 1873 statt. Der norwegische Amtsarzt aus Bergen, Gerhard Henrik Armauer Hansen 1841-1912 identifiziert den Erreger der Lepra, das Mycobacterium leprae und beweist damit, dass Lepra eine Infektionskrankheit ist. Erst das Jahr 1984 bringt endlich die ersehnte Wende im Kampf gegen die Lepra. Die Weltgesundheitsorganisation (WHO) verkündet:
“Lepra ist heilbar.”